優質頂尖生殖醫學專家
好孕衛教
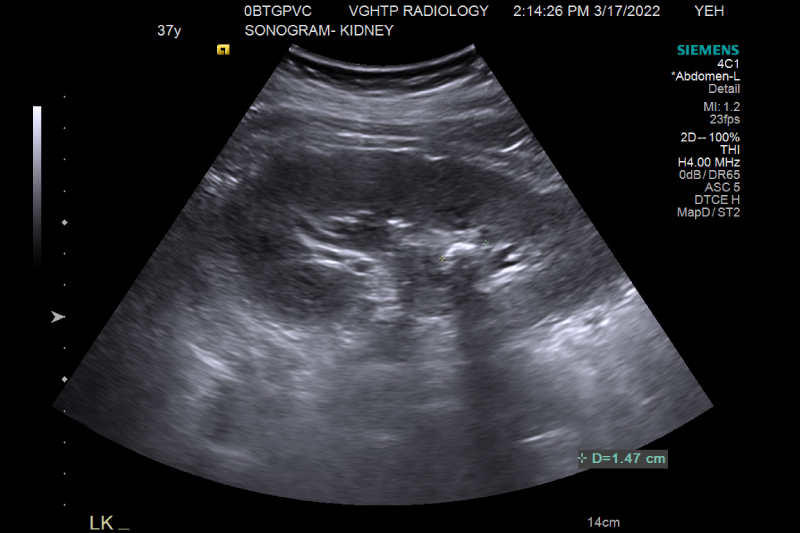
口服與陰道黃體素,缺一不可!
黃體素是懷孕早期最重要的荷爾蒙,扮演了許多角色,會幫助子宮內膜接受胚胎著床,調節免疫環境以免排斥胚胎,並放鬆子宮並增加血液循環。 在試管嬰兒治療時,足夠的黃體素補充是成功懷孕的基礎。黃體素的補充有肌肉注射、口服及陰道三種路徑,肌肉注射的效果最為穩定, 但對病患的傷害也最大,不但注射部位會疼痛,長期注射還會造成嚴重發炎及腫塊,因此逐漸被另外兩種路徑所取代。儘管目前的臨床指引認為單獨使 用陰道或口服黃體素就能有效補充,但過去幾年來,我都會建議病患同時使用口服與陰道的黃體素,而最新的文獻更支持了併用的優點。
去年發表的一篇臨床研究,分析了1,364次解凍胚胎植入週期,比較使用陰道黃體素和併用陰道黃體素及口服得胎隆的效果。結果發現併用陰道及口服黃 體素能明顯減少流產率(3.4% vs 6.6%)且提升活產率(46.3% vs 41.3%)。而今年三月發表的另外一篇研究,分析了217次解凍胚胎植入週期,患者 只使用口服得胎隆並分析血中得胎隆濃度,再依照得胎隆濃度將患者分成四組。結果發現濃度最低的那組,活產率會明顯低於得胎隆濃度最高的那組 (6% vs 28%)。這個研究證實了口服黃體素在不同患者身上,吸收率會有明顯的差距,進而影響懷孕及活產率。
肌肉注射的黃體素可以百分之百的進入血液循環,但是口服及陰道黃體素的吸收,就會受到腸胃道及陰道的狀況所影響,存在著不少變數。 因此合併使用口服及陰道黃體素,就可以避免其中一項吸收不佳的狀況,進而提高懷孕率。那麼會不會有腸胃道及陰道吸收都不理想的情況出現呢? 當然還是有的,只是發生的機會很低。因此在胚胎植入前檢測血中黃體素濃度是必要的,如果合併使用口服及陰道黃體素,還無法達到理想的血中 黃體素濃度,就只能加上肌肉注射黃體素了。
參考資料:
1.Ovarian Stimulation T, Bosch E, Broer S, et al. ESHRE guideline: ovarian stimulation for IVF/ICSI. Hum Reprod Open 2020, pp. 1-13.
2.Vuong LN, Pham TD, Le KTQ, et al. Micronized progesterone plus dydrogesterone versus micronized progesterone alone for luteal phase support in frozen-thawed cycles (MIDRONE): a prospective cohort study. Hum Reprod. 2021;36(7):1821-1831.
3.Neumann K, Masuch A, Vonthein R, et al. Dydrogesterone and 20α-dihydrodydrogesterone plasma levels on day of embryo transfer and clinical outcome in an anovulatory programmed frozen-thawed embryo transfer cycle: a prospective cohort study. Hum Reprod. 2022
優質頂尖生殖醫學專家
好孕衛教

攝取葉酸好處多,保護胎兒還助孕!
葉酸是一種抗氧化的維生素,存在於多種蔬菜、水果、堅果、蛋及肝臟中。早期懷孕時每天補充400~800微克的葉酸,可以預防胎兒的神經管缺損, 產科醫師一定都會推薦孕婦補充。由於葉酸對DNA的合成也很重要,因此在胚胎發育及著床也可能會有幫助,最近發表的一篇大規模臨床觀察證實了, 提高飲食中的葉酸攝取確實可以增加自然懷孕的成功機率!
這篇研究招募了近兩萬名準備懷孕的婦女,紀錄她們生理週期的狀況,還有每天的飲食內容及營養補充品。她們的平均年齡為30歲, 約七成在半年內懷孕,八成五在一年內懷孕。大概有一半的婦女,每日飲食中攝取到的葉酸不到400微克,但是八成的婦女有額外補充葉酸。 與攝取足量(400微克)葉酸的婦女相比,每日飲食中葉酸攝取量低於250微克的婦女,不論有沒有額外補充葉酸,每次月經週期的懷孕率會減少20%。 也就是說,如果飲食內容的品質不佳,僅補充葉酸還是不足以提升懷孕率。
飲食中的葉酸攝取量還與許多其他的因素相關,葉酸攝取量少的婦女,BMI較高、運動量較少、較常喝含糖飲料、家庭收入較低。 不過即使在校正過以上這些因素之後,葉酸攝取量不足的婦女還是有懷孕率較低的現象。準備懷孕的朋友,最好是能保持良好的生活型態, 維持運動習慣與正常體重,拒喝含糖飲料及酒精飲料,並且多吃富含葉酸的原型食物,才能盡快達成目標!
參考資料:
Cueto HT, Jacobsen BH, Laursen ASD, et al. Dietary folate intake and fecundability in two preconception cohorts. Hum Reprod. 2022;37(4):828-837.
優質頂尖生殖醫學專家
好孕衛教
能增加自然懷孕率的輸卵管攝影顯影劑?!
輸卵管攝影是評估不孕夫妻的重要檢查,可以檢查子宮腔的輪廓,也能確認輸卵管是否暢通。儘管輸卵管攝影很不舒服,但為了求子, 許多未來媽媽們還是勇敢的躺上了檢查檯,Respect!
不過你知道,用對了顯影劑,輸卵管檢查還能夠提高之後自然懷孕的機會嗎?輸卵管攝影是利用X光檢查來成像,因此使用的顯影劑是含碘的, 大致可分為水性及油性兩大類。油性顯影劑是將碘與罌粟籽油結合,早在1921年就已經應用到放射診斷上,安全數據非常充足,並沒有致癌性, 也不會影響後代的健康。2017年一篇發表在新英格蘭醫學期刊(NEJM)的研究發現,與水性顯影劑相比,接受油性顯影劑輸卵管攝影檢查的婦女, 在之後半年的自然懷孕率明顯較高(39.7 % vs 29.1%)。[1] 雖然結果很令人振奮,但是這篇研究的受試者主要是35歲以下的婦女, 對於較年長的婦女效果如何,還需要進一步研究。
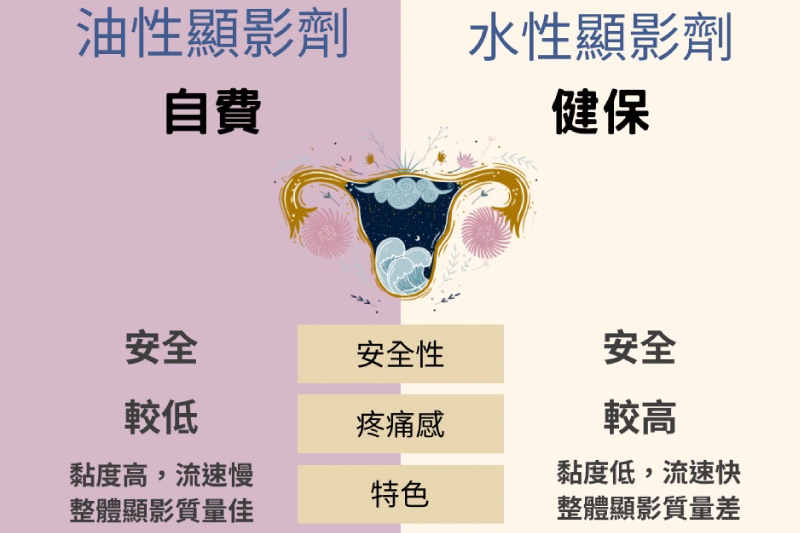
就在今年四月,另外一個發表於刺胳針期刊(The Lancet)的臨床研究同樣發現,油性顯影劑可以提升檢查後的半年內的自然懷孕率(29.1% vs 20.1%)。 [2]此外,油性顯影劑的影像品質更好,檢查後的腹痛及陰道出血也比較輕微。這篇研究的受試者年齡為21到39歲之間,可以說40歲以下的婦女都能獲 得油性顯影劑的幫助。
為什麼油性顯影劑能夠提高懷孕率呢?有幾個可能的原因。首先是油性顯影劑不容易與子宮腔和輸卵管中的黏液混合,清除黏液的效果比較好。 其次,罌粟籽油能夠降低巨噬細胞的活性,避免精子被巨噬細胞破壞。另外,油性顯影劑或許能夠改善子宮內膜的容受性,幫助胚胎著床。
雖然油性顯影劑有這些好處,但是它的價格也比較高昂,大約是進行一次人工授精的費用。在接受輸卵管攝影前,要注意沒有對含碘顯影劑過敏, 並排除陰道或骨盆腔發炎,同時也要確認先生的精液分析結果不算太差。
至於40歲以上的婦女使用油性顯影劑有沒有幫助呢?荷蘭正計畫進行一項臨床試驗,預計收錄930位39歲以上的不孕婦女,探討油性顯影劑是否有好處。 [3] 期待這項研究結果能夠解答這個疑問。
參考資料:
1. K. Dreyer, J. van Rijswijk, V. Mijatovic, M. Goddijn, H.R. Verhoeve, I.A.J. van Rooij, A. Hoek, P. Bourdrez, A.W. Nap, H.G.M. Rijnsaardt-Lukassen, C.C.M. Timmerman, M. Kaplan, A.B. Hooker, A.P. Gijsen, R. van Golde, C.F. van Heteren, A.V. Sluijmer, J.P. de Bruin, J.M.J. Smeenk, J.A.M. de Boer, E. Scheenjes, A.E.J. Duijn, A. Mozes, M.J. Pelinck, M.A.F. Traas, M.H.A. van Hooff, G.A. van Unnik, C.H. de Koning, N. van Geloven, J.W.R. Twisk, P.G.A. Hompes, B.W.J. Mol, Oil-Based or Water-Based Contrast for Hysterosalpingography in Infertile Women, N. Engl. J. Med. 376(21) (2017) 2043-2052.
2. J. Zhang, W. Lan, Y. Wang, K. Chen, G. Zhang, W. Yang, H. Chen, W. Xu, J. Ma, W. Qin, Y. Zhang, W. Wang, H. Wang, Z. Dong, Y. Wang, Y. Chen, N. Gang, Y. Tang, Ethiodized poppyseed oil-based contrast medium is superior to water-based contrast medium during hysterosalpingography regarding image quality improvement and fertility enhancement: A multicentric, randomized and controlled trial, EClinicalMedicine 46 (2022) 101363.
3. K. Rosielle, D. Kamphuis, N. van Welie, I. Roest, A. Mozes, E.J.P. van Santbrink, T. van de Laar, A.B. Hooker, A.G. Huppelschoten, W. Li, M.Y. Bongers, J. Stoker, M. van Wely, C. Koks, C.B. Lambalk, A. Hemingway, B.W.J. Mol, K. Dreyer, V. Mijatovic, Oil-based versus water-based contrast media for hysterosalpingography in infertile women of advanced age, with ovulation disorders or a high risk for tubal pathology: study protocol of a randomized controlled trial (H2Oil2 study), BMC Womens Health 22(1) (2022) 123.
優質頂尖生殖醫學專家
好孕衛教

胚胎縮時攝影培養箱
縮時攝影(timelapse)是以固定間隔,連續拍攝同一個場景,如此可以將一個緩慢變化的過程壓縮在短時間內完成,方便觀察者清楚而完整的紀錄到 各個重大變化的時機。縮時攝影時常用來拍攝植物的生長或是建築物的建造過程。
試管嬰兒療程的胚胎發育,從卵子準備受精開始,同樣是一個持續72到120小時的緩慢變化過程。之前胚胎師每天只能觀察胚胎一到兩次,確認胚胎每天 的狀況,但是過程中的許多重要時間指摽,例如第二極體(second polar body)排出的時間、原核(pronuclei)消失的時間、胚胎發育到兩細胞、 四細胞或八細胞需要的時長等,都無法紀錄下來。
那讓胚胎師每天多觀察幾次胚胎,可以解決這個問題嗎?很可惜並不能。因為每次觀察胚胎,都必須將胚胎從培養箱中取出,放到顯微鏡下觀察。這樣的移動,可能會造成胚胎周遭溫度及酸鹼值的變化,而變化的次數多了,會影響到胚胎的健康。好在胚胎縮時攝影培養箱的發明,完美的解決的這個問題!

胚胎縮時攝影培養箱,是將顯微鏡及攝影機內建於培養箱中,在不改變胚胎培養環境的狀況下,連續拍照紀錄胚胎的發育狀況。這樣可以讓胚胎師紀 錄所有的胚胎發育時間指標,而且透過人工智能來比對數據資料庫,運用電腦軟體演算,可以挑選出最有機會懷孕的胚胎來植入。去年開始的人工生殖補 助,更進一步的限制胚胎植入的數量,因此胚胎挑選的能力是確保懷孕成功的關鍵。文獻顯示,使用胚胎縮時攝影是可以提高懷孕率的,特別是在只能 植入一顆胚胎的狀況下。[1, 2]
本院今年度開始,上線了最新機型的胚胎縮時攝影培養箱(Vitrolife EmbryoScope plus),對於植入胚胎的挑選提供了很大的幫忙。李小姐兩年前 因為輸卵管的問題,在本院接受試管嬰兒治療。當時培養了八顆優質的胚胎,卻直到第三次植入才懷孕。今年在有了縮時攝影培養箱的幫助之下, 第一次植入單顆胚胎就成功懷孕,讓我們非常的振奮!縮時攝影培養箱能提供最優質的培養環境,還能夠提供胚胎發育的完整資訊,縮短成功懷孕的時間, 值得提供給每一顆珍貴的胚胎!
參考資料:
1. P. Kovacs, S. Matyas, V. Forgacs, A. Sajgo, L. Molnar, C. Pribenszky, Non-invasive embryo evaluation and selection using time-lapse monitoring: Results of a randomized controlled study, Eur. J. Obstet. Gynecol. Reprod. Biol. 233 (2019) 58-63.
2. C. Pribenszky, A.M. Nilselid, M. Montag, Time-lapse culture with morphokinetic embryo selection improves pregnancy and live birth chances and reduces early pregnancy loss: a meta-analysis, Reprod. Biomed. Online 35(5) (2017) 511-520.
優質頂尖生殖醫學專家
好孕衛教

睡眠的重要
在試管嬰兒療程中,健康的胚胎與子宮是胚胎著床的關鍵,但是未來媽媽的睡眠也是關鍵。之前談過的褪黑激素就有提到,充足健康的睡眠可以維持 褪黑激素的正常分泌,改善氧化壓力並提高懷孕率。那到底要睡多少才夠呢?今年(2023)一月的一篇研究提供了具體的建議。
這篇研究以問卷的型態調查睡眠品質,詢問睡眠的效率、主觀的睡眠素質、以及白天的狀態這三個面向,分析了三千多位初次接受試管嬰兒療程的 未來媽媽。結果發現,高品值睡眠的未來媽媽,活產率比睡眠品質不良的要多出約5%。此外,儘管沒有達到統計差異,每天睡眠不足七小時的未來媽媽, 活產率大約比睡眠超過七小時的降低10%。而若睡眠品質不良的話,睡眠時間超過十小時的也會有較差的活產率。
失眠是造成睡眠品質不良及睡眠時間減少的重要原因,而焦慮、憂鬱、及酒精濫用都與失眠有關。如果受到失眠困擾,或者有相關症狀的未來媽媽們, 一定要儘快就醫,尋求專業協助,讓睡眠成為求孕路上的好幫手!
參考資料:
1. Liu Z et al. The impact of sleep on in vitro fertilization embryo transfer outcomes: a prospective study. Fertil Steril 2023; 119(1): 47-55
優質頂尖生殖醫學專家
好孕衛教

提升卵巢反應的營養品
在試管嬰兒療程中,能取到的卵子數量與活產率是息息相關的,取到的卵子越多,累積活產率就越高。然而,大約有四分之一的婦女會因為各種因素, 導致卵巢刺激後取得的卵子數量偏低。目前的臨床指引把AMH數值低於1.2 ng/ml的婦女,或是曾經接受卵巢刺激但取卵數不到10顆的婦女,定義為卵巢 反應不良。儘管有許多的治療方式被用來改善卵巢反應,但是效果都不是很理想,卵巢反應不良仍舊是不孕症醫師的一大挑戰。
針對這些卵巢反應不良的婦女,有許多營養品或處方用藥,可以在卵巢刺激開始之前,設法增加卵巢的反應。處方用藥需要由醫師開立,這邊我想介紹可以自行購 買使用的營養補充品。首先是DHEA,這個荷爾蒙是一種雄性素,可以改善卵巢中的環境,增加卵泡的生長。已經有許多的研究文獻證實,DHEA可以提升取得的卵 子數,並且降低流產率、提高胚胎著床率及活產率。DHEA的每日服用劑量為75mg,市售的DHEA通常是一顆25mg,也就是一天要吃三顆。DHEA至少需要在卵巢刺 激前一個半月開始服用,效果才會顯現。

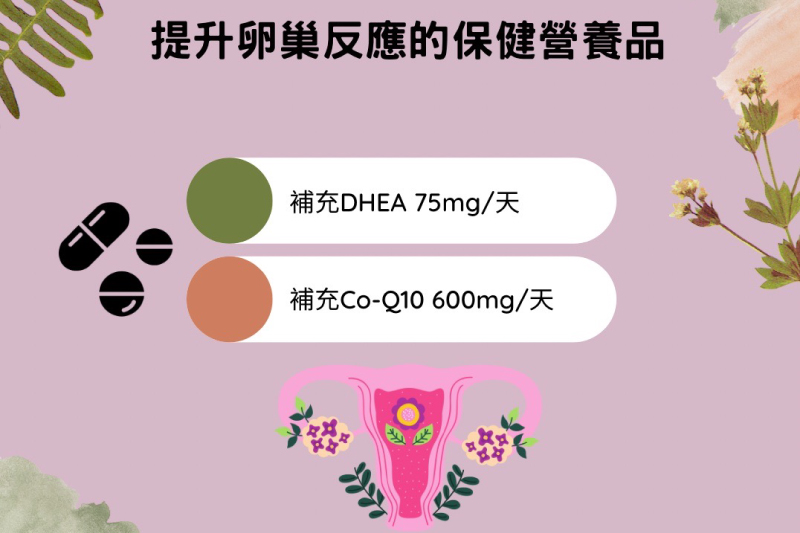
另外一種常用來提升卵巢反應的營養品是Q10輔酶(Coenzyme Q10,CoQ10)。CoQ10是細胞內粒腺體中的重要成分,粒線體是細胞內的發電廠,提供能 量給細胞使用,而補充CoQ10可以改善粒腺體功能,進而改善卵子的品質及提升成熟卵子的數量。在卵巢刺激前兩個月開始,每天補充600mg的CoQ10, 可以稍微提高試管嬰兒治療的胚胎正常率及懷孕率。不過台灣的法規規定,CoQ10的每日劑量最高只能到30mg,想購買高劑量的CoQ10只能向國外訂購。 購買時要留意,最好買還原型的CoQ10(Ubiquinol),效果較佳。
除了花錢買營養品之外,更不要忘了免費的健康生活型態,包括充足的睡眠、良好的運動習慣、以及避免攝取垃圾食物。讓身體健康,卵巢自然也會跟 著健康!
參考資料:
1. Orvieto R. Pretreatment: Does it improve quantity or quality? Fertil Steril. Apr 2022;117(4):657-663.
2. Zhang M, Niu W, Wang Y, et al. Dehydroepiandrosterone treatment in women with poor ovarian response undergoing IVF or ICSI: a systematic review and meta-analysis. Journal of Assisted Reproduction and Genetics. 2016/08/01 2016;33(8):981-991.
3. Bentov Y, Hannam T, Jurisicova A, Esfandiari N, Casper RF. Coenzyme Q10 Supplementation and Oocyte Aneuploidy in Women Undergoing IVF-ICSI Treatment. Clin Med Insights Reprod Health. 2014;8:31-6.
優質頂尖生殖醫學專家
好孕衛教

抗氧化神器:褪黑激素
褪黑激素(Melatonin)是從大腦松果體分泌的一個神經內分泌激素,對神經系統、免疫系統、消化系統、心血管系統以及生殖系統都有作用。 褪黑激素主要是在夜間分泌,而光照,特別是藍光,會抑制退黑激素的分泌。如果不能維持足夠的睡眠,或過度使用3C產品,很容易干擾退黑激素的分泌, 導致生理時鐘的混亂,傷害身體的機能。
褪黑激素有很強的抗氧化效果,還有抑制細胞凋亡的作用。卵巢中過多的自由基會對卵子造成氧化壓力,傷害卵子品質、干擾卵子成熟、加速黃體崩解, 進而影響生育能力。而動物研究證實,補充褪黑激素可以有效清除自由基,緩解氧化壓力,改善卵子品質及胚胎發育狀況。臨床研究也發現,在試管嬰兒 療程中補充褪黑激素可以提高取得卵子的數量,優質胚胎數量,以及臨床懷孕率。可惜的是,現有的臨床研究受試者數目都不多,需要更大規模的研究來 確認褪黑激素是否真的能提升活產率。
其實改善卵巢的氧化壓力不一定要仰賴褪黑激素,最有效的方式還是在於維持健康的生活品質,也就是健康的吃、健康的動、及健康的睡。特別是睡眠, 因為人體內褪黑激素的分泌是與睡眠週期息息相關的。在台灣,褪黑激素被視為藥品,因此如果想要補充褪黑激素來改善睡眠或卵巢功能,務必要先諮詢 專業醫師的意見。
臺北榮總門診掛號連結:https://reurl.cc/Nj8j86
👉 門診時間:星期一、四下午,單週六上午
👉 特約門診:星期一到五中正八樓生殖中心
以上診皆可看助孕
參考資料:
1. Hu KL, Ye X, Wang S, Zhang D. Melatonin Application in Assisted Reproductive Technology: A Systematic Review and Meta-Analysis of Randomized Trials. Front Endocrinol (Lausanne). 2020;11:160
2. Tamura H, Jozaki M, Tanabe M, et al. Importance of Melatonin in Assisted Reproductive Technology and Ovarian Aging. Int J Mol Sci. 2020;21(3):1135
優質頂尖生殖醫學專家
好孕衛教

雄性素
試管嬰兒的成功率,很大部份取決於卵子的數量及質量,取得越多的卵子,累積活產率就會越高。卵巢反應不良則是指卵巢在接受藥物刺激後, 只能取到三顆或更少卵子的情況,這樣當然不利於成功懷孕。為了能讓提升卵巢反應,我在之前的文章有討論過養卵的營養補充品,今天則想談談 能改善卵巢反應的藥物---雄性素凝膠。
大家應該都知道,卵巢會分泌雌激素,但是這些雌激素其實都是來自於卵巢所分泌的雄性素。雄性素在卵巢的作用很多,可以幫助啟發原始卵泡的生長、 刺激卵巢顆粒細胞的增生、提高濾泡刺激素受體的表現、抑制細胞凋亡,進而讓排卵藥物的作用更好,培養出更多的卵泡。許多的臨床研究發現, 在開始卵巢刺激療程前,使用經皮吸收的雄性素,可以提高取得卵子的數量、提高懷孕率以及活產率。
那雄性素要使用多長時間呢?目前還沒有定論。從原始卵泡發育到成熟的卵子,需要三個月的時間,而臨床研究使用雄性素的時間從一星期到兩個月都有。 我通常會建議使用一個月雄性素之後,再開始進行卵巢刺激療程。因為有研究發現,使用雄性素時間若不足三星期,是沒辦法提高卵泡數量的。
使用雄性素當然也是會有副作用的,可能會出現青春痘、長鬍子、聲音低沈、或是塗藥處皮膚搔癢等等。不過一個月的短期使用,通常不會有太嚴重的 副作用,使用者的接受程度都很高。而在進入卵巢刺激療程之後,就會停止雄性素的使用,不用擔心會影響將來胎兒的發育。但是雄性素畢竟屬於藥物, 請務必要遵循醫囑來使用。
臺北榮總門診掛號連結:https://reurl.cc/Nj8j86
👉 門診時間:星期一、四下午,單週六上午
👉 特約門診:星期一到五中正八樓生殖中心
👉 夫妻雙方檢查皆可掛婦產科唷!
(試管嬰兒、凍卵、人工授精、助孕、婦產科)
✅ 官方line@: https://lin.ee/AqVRBh8
✅ 試管嬰兒補助專區 : https://reurl.cc/6E8bn6
參考資料:
1.Neves AR et al. Androgens and diminished ovarian reserve: the long road from basic science to clinical implementation. A comprehensive and systematic review with meta-analysis. Am J Obstet Gynecol 2022; 227(3): 401-13.e18.
2.Kim CH, Howles CM, Lee HA. The effect of transdermal testosterone gel pretreatment on controlled ovarian stimulation and IVF outcome in low responders. Fertil Steril 2011; 95(2): 679-83.
優質頂尖生殖醫學專家
好孕衛教

中醫衛教指引
中醫源遠流長,是古人智慧與經驗的結晶。特別是關於飲食方面,正所謂藥補不如食補,吃得健康有智慧,更能保持身體的健康。 那針對準備懷孕的婦女來說,飲食有什麼需要注意的地方呢?感謝本院傳統醫學部楊仁鄰主任提供專業的建議,以及耕莘醫院賴廷榮醫師的整理, 依據婦女在生理週期的不同階段,對飲食內容要注意的地方。
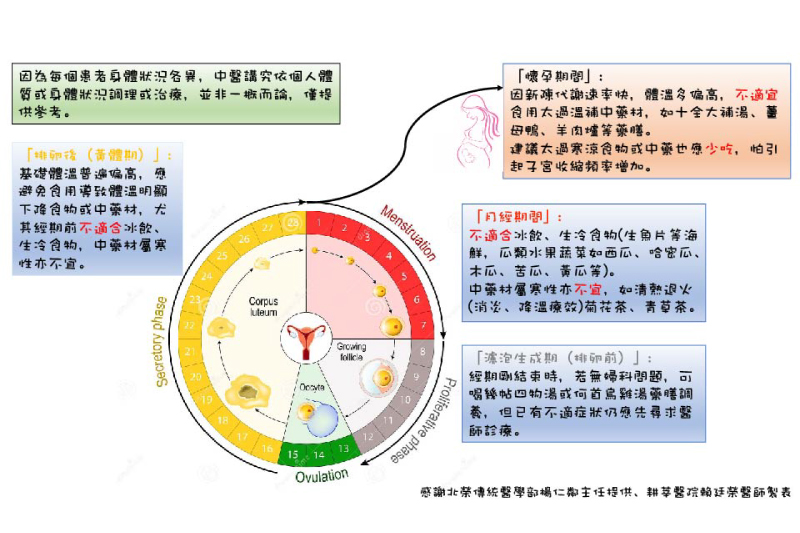
月經期間:
不適合冰飲、生冷食物(生魚片等海鮮,瓜類水果蔬菜如西瓜、哈密瓜、木瓜、苦瓜、黃瓜等)。
中藥材屬寒性亦不宜,如清熱退火(消炎、降溫療效)、菊花茶、青草茶。
濾泡生成期(排卵前):
經期剛結束時,若無婦科問題,可喝幾帖四物湯或何首烏雞湯藥膳調養,但已有不適症狀仍應先尋求醫師診療。
黃體期(排卵後):
基礎體溫普遍偏高,應避免食用導致體溫明顯下降的食物或中藥材,尤其經期前不適合冰飲、生冷食物,中藥材屬寒性亦不宜。
懷孕期間:
因新陳代謝速率快,體溫多偏高,不適宜食用太過溫補的中藥材,如十全大補湯、薑母鴨、羊肉爐等藥膳。
太過寒涼的食物或中藥也應少吃,怕引起子宮收縮頻率增加。
因為每位婦女身體狀況各異,中醫講究依個人體質或身體狀況加以調理治療,並不能一概而論。上述這些建議與禁忌僅提供參考,若有特別的不適症狀, 最好還是諮詢中醫師以尋求專業建議。
優質頂尖生殖醫學專家
好孕衛教
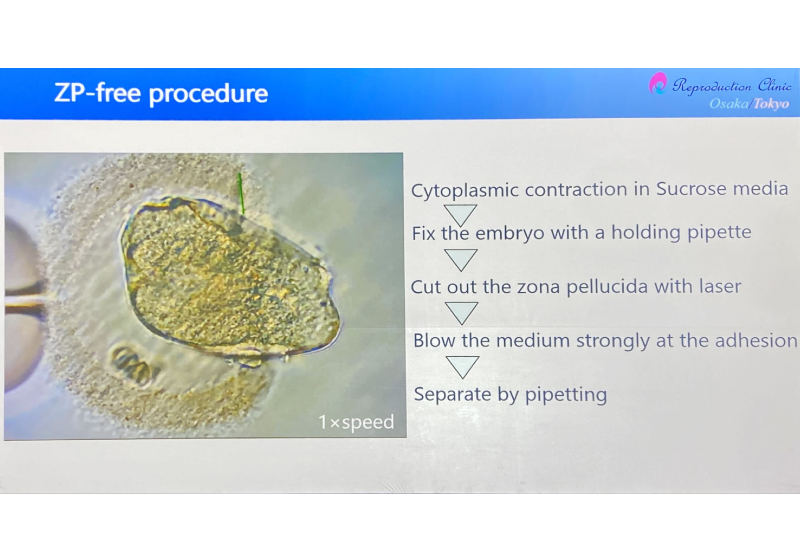
胚胎自我修復
胚胎在進行細胞分裂時,可能會產生一些「碎片」,干擾細胞之間的聯繫,嚴重時甚至會有一整顆細胞會因為與其他細胞失去聯繫,而被趕出胚胎。被趕出去的細胞有較高機率出現「染色體異常」的狀況。那我們可以把這個趕出異常細胞的舉動視為「胚胎的自我修復」這樣的胚胎可以順利懷孕嗎?答案是肯定的。儘管流產的風險會略高,但是還是有接近五成的活產率。
透明帶(zona pellucida):
那如果發現胚胎有比較多的碎片,胚胎師主動將包覆胚胎的透明帶(zona pellucida)移除,讓胚胎能輕鬆排出碎片,能不能幫助胚胎修復呢? 日本大阪的一個團隊利用這種方式培養胚胎,發現比起傳統的培養方式,將透明帶移除可以得到更多的優質囊胚。以及更高的活產率,而且已經誕生十四個寶寶了。過去一直認為「透明帶」是保護胚胎的構造,不過換個角度看,透明帶也「可能」是妨礙胚胎趕出異常細胞的障礙。當然這個技術還需要更多的研究來佐證其療效。
無精症和圓精細胞」注射療程:
正常的受精卵會有兩顆原核(pronuclei),一顆來自精子,一顆來自卵子。但是在嚴重的「無精症和圓精細胞」注射的療程中,時常會發現只有一顆原核的受精卵。這些受精卵植入子宮後的懷孕率極差,臨床指引建議不要植入這些受精卵,臺北榮總生殖中心的經驗也是如此。來自上海的一個團隊報告了151顆單原核囊胚的胚胎切片結果,發現只有35%是染色體正常的胚胎。這些染色體正常的胚胎,植入後的活產率也僅有37.5%,遠低於雙原核且切片結果正常的胚胎。這個報告並沒有說明單原核受精卵發育成囊胚的比率,文獻報導是大約18%。換算起來,要有16顆單原核受精卵,才能有一顆染色體正常的囊胚。機率雖然不高,但是這個報導也讓我們知道,單原核受精卵也是有機會誕生健康寶寶的。
參考資料:
1.H.K. Yelke et al., How does the exclusion of blastomeres affect the outcome of euploid blastocysts? ESHRE 2024
2.S. Mizuta et al., Can artificial removal of the zona pellucida with severe fragmentation improve culture and pregnancy outcomes? ESHRE 2024
3.T. Wen et al., Parental inheritance of monopronuclear blastocysts from icsi cycles and its association with specific morphokinetic traits: a retrospective observational study. ESHRE 2024